M. Nehring-Gugulska, A. Nagórska
Wczoraj Twoje dziecko nagle przespało całą noc. Rano obudziłaś się czując, że coś jest nie tak… Piersi były mocno przepełnione, a jedna wyraźnie twarda i lekko bolesna. Cały dzień „walczyłaś” domowymi metodami. Dziś na wieczór czujesz, że nic ci nie pomaga. Ani często ssące dziecko, ani chłodne okłady. Pierś boli już nawet bez dotykania, jest mocno obrzęknięta i pojawiło się mocne zaczerwienie. Do tego czujesz się teraz tak, jakbyś miała grypę… boli Cię głowa i mięśnie, masz dreszcze, a po sięgnięciu po termometr stwierdzasz, że masz gorączkę… Niestety wczorajszy zastój przerodził się w zapalenie piersi…
Zapalenie piersi, po angielsku „mastitis”, to stan zapalny gruczołu piersiowego, nie zawsze bakteryjny, obejmujący jeden lub więcej płatów gruczołu, któremu towarzyszą grypopodobne objawy ogólne. Ból samoistny wyczuwalnego zgrubienia i zaburzenia wypływu mleka są bardzo charakterystycznymi objawami. Do postawienia diagnozy wystarczą dwa objawy dotyczące gruczołu i jeden objaw ogólnoustrojowy.
Zapalenie piersi to schorzenie, które dotyka do 10% kobiet w okresie laktacji (2,5%, Marshall 1975, 6% Kvist, 9% Dane Poradni Centrum Medycznego Żelazna w Warszawie, 9,5%, Foxmann 2002. Występuje najczęściej między 2. a 6. tygodniem po porodzie, ale może zdarzyć się na każdym etapie laktacji. Najczęściej zlokalizowane jest w górnym, zewnętrznym kwadrancie piersi. Trwa 2-6 dni. Rokowanie jest pomyślne. Przebieg zależy od postaci zapalenia i sposobu leczenia oraz szybkości podjęcia właściwej interwencji.
Dlaczego tak się dzieje?
Mamy dwa patomechanizmy, które już wyjaśniamy:
Tor mechaniczny jest wtedy, gdy dochodzi do skrajnego ucisku na laktocyty (komórki nabłonka wydzielniczego przewodów mlecznych). W wyniku niedostatecznego opróżniania piersi przez dziecko, mleko zalega w przewodach mlecznych, które poszerzają się tak, że dochodzi do pękania nabłonka i przedostawania się mleka do tkanek zrębu gruczołu. Odpowiedzią jest napływ mediatorów zapalenia, które wywołują objawy miejscowe i ogólne.
Sytuacje, które predysponują do rozwinięcia się zapalenia piersi torem mechanicznym to:
Sytuacją szczególną jest ucisk na laktocyty z zewnątrz, w wyniku obrzęku tkanek zrębu, tak silnego, że powoduje zaburzenia przepływu. Dochodzi do tego w wyniku nieszczęśliwego wypadku (uderzenia, urazu) lub świadomie wykonanego forsownego masażu piersi. (Pamiętaj, że forsowne masaże piersi nie są zalecane, a wręcz zakazane, bo mogą być przyczyną uszkodzenia tkanek!)
Zapalenie piersi na podłożu toru infekcyjnego rozwija się zazwyczaj z powodu zaburzenia równowagi mikrobioty przewodów mlecznych, namnożeniu się bakterii jednego szczepu chorobotwórczego i wywołaniu reakcji zapalnej (obronnej).
Do zaburzenia równowagi mikrobioty przewodów mlecznych i rozwoju zapalenia piersi na podłożu toru infekcyjnego predysponują:
Jakie bakterie?
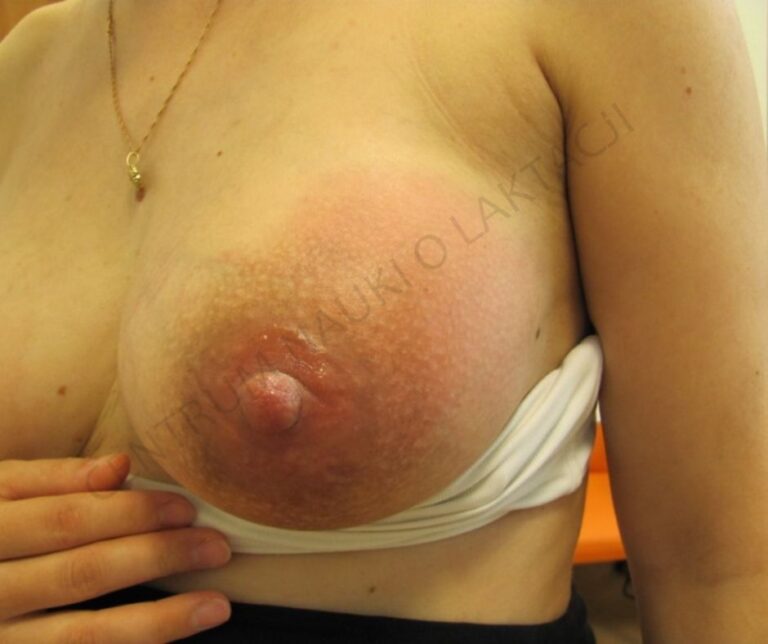
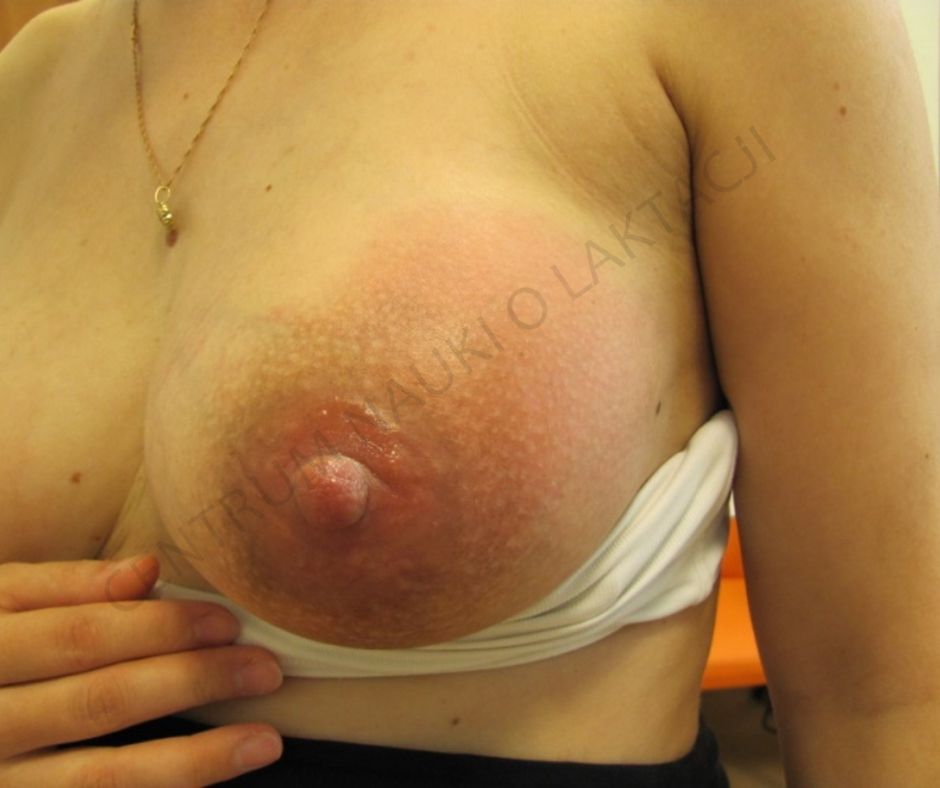
Fot. Żukowska-Rubik. Zapalenie piersi w górno-zewnętrznym kwadrancie piersi. Copyright by CNoL & Medycyna Praktyczna
Jak rozpoznać?
Zapalenie piersi dotyczy zazwyczaj jednej piersi, na ogół ma ostry przebieg, trwa 3-4 dni, a szczyt objawów przypada na drugą dobę. Aby rozpoznać, muszą być spełnione następujące warunki:
Poza wyżej wymienionymi objawami możesz zauważyć, że dziecko krócej zjada z chorej piersi. Jest to możliwe z powodu osłabienia odruchu oksytocynowego i w rezultacie osłabionego wypływu pokarmu.
Czy wykonywać posiew mleka?
Nie ma wskazań do rutynowego wykonywania posiewu mleka, jednak należy go wykonać w przypadku:
Z czym różnicować?
Różnicujemy z:
Działać, bo szybko wdrożone właściwe postępowanie i leczenie jest skuteczne i ochroni przed powikłaniami. W pierwszej fazie zapalenia może pomóc położna – doradca laktacyjny. Gdy objawy są bardzo silne lub nie ma poprawy po podjętych już działaniach kieruj się do lekarza – doradcy laktacyjnego, ale jeśli nie masz takiej możliwości szukaj ginekologa lub lekarza rodzinnego. Listę medycznych doradców laktacyjnych znajdziesz TU
Po zebraniu wywiadu, obejrzeniu i zbadaniu piersi, ocenie aktu karmienia (wizyta z dzieckiem!) doradca laktacyjny wdroży kompleksowe działanie.
Postaci zapalenia piersi:
Thomsen i wsp. odróżnili przy pomocy badań laboratoryjnych poszczególne fazy choroby i zarazem stany kliniczne, wymagające innego postępowania terapeutycznego (Thomsen 1983):
| Rozpoznanie | Poziom leukocytów/ml mleka | Ilość bakterii/ml mleka |
| Zastój | < 106 | < 10³ |
| Niezakażone zapalenie piersi (NZP) | >106 | < 10³ |
| Zakażone zapalenie piersi (ZZP) | >106 | >10³ |
Obecnie wyróżnia się jeszcze:
Jakie jest właściwe postępowanie w przypadku zapalenia piersi?
Najważniejsze jest to, że możesz, a wręcz powinnaś karmić piersią, również z chorej piersi!
Karmienia nie wyklucza ani gorączka ani branie leków wymienionych poniżej.
Jeżeli dotychczas karmiłaś z jednej piersi na karmienie to po zakończeniu karmienia podaj dziecku również chorą pierś na trochę. Jeśli karmiłaś obydwoma piersiami na jednej sesji karmienia – nie zmieniaj nic. Błędem jest zaczynanie każdego karmienia od chorej piersi, bo ją niepotrzebnie pobudzamy do nadmiernej produkcji, co pogarsza sprawę.
Bardzo ważna jest prawidłowa technika karmienia i efektywne ssanie piersi przez dziecko. Tu naprawdę warto skorzystać z doradcy laktacyjnego i upewnić się, że przystawianie jest prawidłowe. Jeśli masz uszkodzone brodawki to jest wręcz konieczność. Mleko wypływa z piersi pod wpływem hormonów, a nie pozycji. Pozycja musi być wygodna, a dziecko mieć pierś głęboko w swojej buzi i ma nic nie boleć! Dla niektórych bywa pomocna taka pozycja gdzie bródka lub nos dziecka znajdują się od strony chorego fragmentu piersi (np. pozycja spod pachy lub biologiczna). Czasem mamy karmią w pozycji „na wilczycę”, bo to im pomaga.
Jeśli w ogóle dotyk to szalenie delikatny. Jeśli daje dyskomfort – nie rób tego!
Aby usprawnić odruch oksytocynowy, a także zmniejszyć obrzęk możesz przed karmieniem lub w trakcie karmienia delikatnie(!) głaskać pierś w obrębie zdrowej części (od brodawki do zewnątrz, w stronę pachy). Ważne jest również noszenie miękkiej, nieuciskającej bielizny. Noszenie biustonosza nie jest konieczne, kieruj się poczuciem komfortu.
KLIKNIJ I PRZECZYTAJ WIĘCEJ NA TEN TEMAT!
Po karmieniu warto na chorą pierś zrobić zimne okłady na nie dłużej niż 10 minut (mokre kompresy, okłady żelowe, zmrożona mokra pielucha) Uwaga! Odchodzi się od robienia okładów z liści kapusty, ponieważ mogą zawierać bakterie Listeria. Nie udowodniono wyższości zimnej kapusty nad zimnymi okładami żelowymi.😊
Aby ograniczyć stan zapalny i bolesność w obrębie gruczołu należy zastosować leki:
👆KLIKNIJ I DOWIEDZ SIĘ WIĘCEJ!👆
Na obecnym etapie wiedzy wydaje się również wskazane zastosowanie probiotyku zawierającego szczepy bakterii Lacobaciluus salivarius CECT5713, SLG03, Lactobacillus fermentum CECT5716. Badania tych konkretnych szczepów wykazują korzystny wpływ na skład mikrobioty, która namnażając się nieprawidłowo zatyka przewody mleczne będąc powodem zaburzeń przepływu mleka przez gruczoł. Stany, w których takie leczenie może być wystarczające to podostre zapalenie piersi i niezakażone zapalenie piersi. W zakażonym zapaleniu piersi probiotyk można stosować pomiędzy dawkami antybiotyku i kontynuować po leczeniu. Uwaga! Preparaty należy stosować tyle dni ile wskazuje producent, czy od 15 do 21 dni. Nadmierne przyjmowanie probiotyków niczemu dobremu nie służy!!!
Aby poprawić kondycję i wzmocnić odporność mamy należy zwiększyć podaż płynów, wartościowo się odżywiać oraz odpoczywać i mieć zapewnioną pomoc domowników!
Ono też przeżywa ciężkie chwile. Czasem nie chce ssać, bo mleko z chorej piersi słabo leci i jest słonawe. Zazwyczaj wtedy zjada mniej i bywa marudne. Może warto rozmrozić jakiś zapas i podać dodatkowo 1-2 razy dziennie? W okresie leczenia mama ma mniej siły na zajmowanie się dzieckiem, często unika kontaktu, bo każdy silniejszy dotyk boli. Warto pomyśleć o pomocy kogoś, kto zna dziecko i zapewni mu komfort przetrwania (babcia?).
Jeśli brodawki są zdrowe, a matka w niezłym stanie (niezakażone zapalenie piersi NZP) wystarczy postępowanie terapeutyczne podane wyżej. Ma ono ponad 90% skuteczność (Peterson, 2004) Objawy grypopodobne mijają po 24-36h, a zaczerwienienie i ból po 2-3 dobach.
Antybiotyk należy podać dopiero, jeśli przy prawidłowym postępowaniu nie ma poprawy w ciągu 24 – 48 h.
Inne wskazania do podania antybiotyku:
Antybiotykiem z wyboru są cefalosporyny I generacji (największą skuteczność wykazuje cefadroksyl).
Leki II rzutu to: cefalosporyny II generacji, klindamycyna, makrolidy (z wyjątkiem azitromycyny), gdy w wywiadzie silne uczulenie na penicyliny/cefalosporyny), amoksycylina + kw. klawulanowy (jeśli podejrzewamy enterokoki/paciorkowce).
Jeśli jest dostępny antybiogram – leczyć należy zgodnie z nim, lek dobrać pod kątem częstości stosowania i bezpieczeństwa dla dziecka.
Leczenie powinno trwać 3 dni dłużej niż nastąpi wygaszenie objawów, czyli 6-7 dni. Zbyt długa antybiotykoterapia nie jest korzystna ze względu na niszczenie mikrobioty przewodów mlecznych. Jeśli poprawa nie następuje po 48h należy rozważyć zmianę antybiotyku.
Właściwie dobrana i szybko zastosowana antybiotykoterapia obniża ryzyko powikłań!
Mamy stosują różne substancje i interwencje, których korzystnego działania nie udowodniono, ale uznawane są za korzystne i nieszkodliwe dla zdrowia np. lecytyna, szałwia, taping.
Nie należy stosować tego, co może pogorszyć przebieg choroby: forsownych, bolesnych masaży, gorących okładów, zamrażania piersi. silnych wibracji, szczotek sonicznych, bandażowania piersi, ograniczania picia płynów.
Nie ma uzasadnienia stosowanie bromokryptyny u matek pragnących kontynuować karmienie piersią (Rogmans 2003), chyba że powodem jest znacznego stopnia hiperlaktacja (1/4 tabletki na noc).
Czego boimy się?
W jaki sposób można zapobiegać zapaleniom piersi?
Zagadka dla wnikliwego medyka:
Pani Jola ma dwutygodniową córeczkę Anię. Anię karmi 5 – 6 razy na dobę, a od kilku dni tylko 1 raz w nocy. Karmi jedną piersią na jedno karmienie, a drugą na kolejne. Od wczoraj górny zewnętrzny kwadrant lewej piersi ma zaczerwieniony, bolesny i mocno ucieplony. Ma temperaturę 39,5 st. C i czuje się tak jakby miała grypę. Zgłosiła się po pomoc medyczną, boi się czy może karmić. Po zebraniu wywiadu personel medyczny dowiedział się, że pani Jola karmi Anię 5-6 razy na dobę, w tym 1 raz w nocy. Zbadano piersi i stwierdzono wzmożoną spoistość i ucieplenie górno-zewnętrznego kwadrantu lewej piersi, oraz znaczną bolesność. Brodawki zdrowe. Temperaturę 39,00C. Oceniono pozycję, przystawienie i czy dziecko ssie prawidłowo. Ania bardzo ładnie ssie, ale przyrost masy ma nieco poniżej normy dla wieku.
Co należy zalecić, z wyjątkiem? (rozwiązanie zagadki pod piśmiennictwem)
Piśmiennictwo:
5. WHO: Mastitis: Causes and management. Departament of Child and Adolescent Health and Development. WHO, Geneva 2000. Mastitis. WHO 2000
6. Academy of Breastfeeding Medicine Clinical Protocol #36: The Mastitis Spectrum, Revised 2022 Katrina B. Mitchell, Helen M. Johnson, Juan Miguel Rodrıguez, Anne Eglash, Charlotte Scherzinger, Irena Zakarija-Grkovic, Kyle Widmer Cash, Pamela Berens, Brooke Miller and the Academy of Breastfeeding Medicine. BREASTFEEDING MEDICINE Volume 17, Number 5, 2022
7. Foxman B, D’Arcy H, Gillespie B i wsp. Lactation mastitis: occurrence and medical management among 946 breastfeeding women in the United States. Am J Epidemiol 2002 Jan 15, 155(2):103-14.
8. Marshall BR, Hepper JK, Zirbel CC. Sporadic puerperal mastitis: an infection that need not interrupt lactation. JAMA 1975, 233: 1377 – 79
9. Thomsen AC, Hansen K, Moller B. Leukocyte counts and microbiological cultivation in the diagnosis of puerperal mastitis. Am J Obstet Gynecol 1983, 146:938.
10. Peters J.: Mastitis puerperalis — Ursachen und Therapie. Ein Beitrag zum Umdenken. Zentralbl. Gynakol. 2004; 126: 73–76.
11. Nehring-Gugulska M.: Zapalenie piersi w przebiegu laktacji. Standardy Medyczne 2005, 3: 4–11.
Rozwiązanie: Z wyjątkiem pkt. 3.